Hodžkina limfoma, ne-Hodžkina limfoma un hroniska limfocītiskā leikēmija (HLL) ir visi asins vēža veidi ar dažādām ārstēšanas iespējām. Limfomas ārstēšanas mērķis ir izārstēt vai pārvaldīt jūsu slimību, vienlaikus nodrošinot arī vislabāko dzīves kvalitāti. Tas var ietvert dažādus ārstēšanas veidus, tostarp ķīmijterapiju, starojumu, monoklonālās antivielas, imūnterapiju, mērķtiecīgu terapiju, cilmes šūnu transplantāciju, CAR T-šūnu terapiju un daudz ko citu.
Šajā lapā mēs sniegsim pārskatu par dažādiem ārstēšanas veidiem un praktiskām lietām, kas jāņem vērā ārstēšanas laikā. Tomēr, lai iegūtu sīkāku informāciju par CLL un limfomas ārstēšanu jūsu individuālajam apakštipam, lūdzu, skatiet mūsu tīmekļa vietni Limfomu veidi.
Ārstēšanas mērķi
Jūsu limfomas ārstēšanas mērķis būs atkarīgs no jūsu individuālajiem apstākļiem. Tie var ietvert:
- Jūsu limfomas apakštips (vai CLL)
- Neatkarīgi no tā, vai jūsu slimība ir lēna (lēni augoša) vai agresīva (strauji augoša)
- Jūsu limfomas stadija un pakāpe
- Jūsu vispārējā veselība un spēja panest ārstēšanu.
Atkarībā no jūsu individuālajiem faktoriem mērķis var būt izārstēt jūs no limfomas, palīdzēt sasniegt pilnīgu vai daļēju remisiju.

Izārstēt
Pilnīga remisija
Daļēja remisija
Publiskie panti Privātā slimnīca un speciālisti
Ir svarīgi izprast savas veselības aprūpes iespējas, kad saskaraties ar limfomas vai CLL diagnozi. Ja jums ir privātā veselības apdrošināšana, jums, iespējams, būs jāapsver, vai vēlaties vērsties pie speciālista privātajā vai valsts sistēmā. Kad ģimenes ārsts sūta ar nosūtījumu, apspriediet to ar viņu. Ja jums nav privātas veselības apdrošināšanas, noteikti informējiet par to arī savu ģimenes ārstu, jo daži var automātiski nosūtīt jūs uz privāto sistēmu, ja viņi nezina, ka vēlaties izmantot valsts sistēmu. Tā rezultātā var tikt iekasēta maksa par vizīti pie speciālista.
Ja pārdomājat, vienmēr varat mainīt savas domas un pārslēgties atpakaļ uz privātu vai publisku.
Noklikšķiniet uz tālāk esošajiem virsrakstiem, lai uzzinātu par ieguvumiem un negatīvajām pusēm, ko sniedz ārstēšana valsts un privātajās sistēmās.
Publiskās sistēmas priekšrocības
- Publiskā sistēma sedz PBS uzskaitīto limfomas ārstēšanas un izmeklējumu izmaksas
limfoma, piemēram, PET skenēšana un biopsija. - Valsts sistēma sedz arī dažu zāļu izmaksas, kas nav norādītas PBS
piemēram, dakarbazīns, kas ir ķīmijterapijas medikaments, ko parasti lieto
Hodžkina limfomas ārstēšanai. - Vienīgās izmaksas par ārstēšanu valsts sistēmā parasti ir ambulatorās
skripti medikamentiem, ko lietojat iekšķīgi mājās. Tas parasti ir ļoti minimāls un ir
pat subsidēts tālāk, ja ir veselības aprūpes vai pensijas karte. - Daudzās valsts slimnīcās ir speciālistu, medmāsu un citu veselības aprūpes darbinieku komanda, ko sauc par
MDT komanda rūpējas par jūsu aprūpi. - Daudzas lielas terciārās slimnīcas var nodrošināt ārstniecības iespējas, kas valstī nav pieejamas
privātā sistēma. Piemēram, noteikta veida transplantācijas, CAR T-šūnu terapija.
Publiskās sistēmas mīnusi
- Jūs ne vienmēr varat redzēt savu speciālistu, kad jums ir tikšanās. Lielākā daļa valsts slimnīcu ir apmācības vai terciārie centri. Tas nozīmē, ka klīnikā varat redzēt reģistratūru vai pieredzējušus reģistratorus, kuri pēc tam ziņos jūsu speciālistam.
- Pastāv stingri noteikumi attiecībā uz līdzmaksājumu vai bez etiķetes piekļuvi medikamentiem, kas nav pieejami PBS. Tas ir atkarīgs no jūsu valsts veselības aprūpes sistēmas un dažādos štatos var atšķirties. Tā rezultātā dažas zāles jums var nebūt pieejamas. Tomēr jūs joprojām varēsit saņemt standarta apstiprinātas ārstēšanas metodes savai slimībai.
- Jums var nebūt tiešas piekļuves savam hematologam, bet, iespējams, būs jāsazinās ar specializētu medmāsu vai reģistratūru.
Privātās sistēmas priekšrocības
- Jūs vienmēr apmeklēsit to pašu hematologu, jo privātās telpās nav ārstu praktikantu.
- Nav noteikumu par līdzmaksājumu vai bez etiķetes piekļuvi medikamentiem. Tas var būt īpaši noderīgi, ja jums ir vairākas recidivējošas slimības vai limfomas apakštips, kam nav daudz ārstēšanas iespēju. Tomēr tas var kļūt diezgan dārgs ar ievērojamiem izdevumiem, kas jums būs jāmaksā.
- Privātās slimnīcās noteiktus testus vai papildu testus var veikt ļoti ātri.
Privāto slimnīcu mīnusi
- Liela daļa veselības aprūpes līdzekļu nesedz visu pārbaužu un/vai ārstēšanas izmaksas. Tas ir balstīts uz jūsu individuālo veselības fondu, un vienmēr vislabāk ir pārbaudīt. Jums būs jāmaksā arī ikgadēja iestāšanās maksa.
- Ne visi speciālisti lielapjoma rēķinus var iekasēt virs maksimālās robežas. Tas nozīmē, ka vizīte pie ārsta var izmaksāt bez maksas.
- Ja jums nepieciešama uzņemšana ārstēšanas laikā, māsu īpatsvars privātajās slimnīcās ir daudz augstāks. Tas nozīmē, ka medmāsai privātā slimnīcā parasti ir daudz vairāk pacientu, nekā valsts slimnīcā.
- Jūsu hematologs ne vienmēr atrodas uz vietas slimnīcā, viņi mēdz apmeklēt īsu laiku reizi dienā. Tas var nozīmēt, ja jums kļūst slikti vai jums steidzami nepieciešams ārsts, tas nav jūsu parastais speciālists.
Limfomas ārstēšana ar indolentu un agresīvu limfomu un CLL
Agresīvas B-šūnu limfomas parasti labi reaģē uz ārstēšanu, jo tās ātri aug, un tradicionālās ķīmijterapijas ārstēšanas metodes ir vērstas uz strauji augošajām šūnām. Tādējādi daudzas agresīvas limfomas bieži tiek ārstētas ar mērķi izārstēt vai izraisīt pilnīgu remisiju. Tomēr agresīvām T-šūnu limfomām bieži nepieciešama agresīvāka ārstēšana, un tās var sasniegt remisiju, bet bieži atkārtojas un nepieciešama vairāk ārstēšanas.
Tomēr lielāko daļu indolento limfomu nevar izārstēt, tāpēc ārstēšanas mērķis ir izraisīt a pilnīga vai daļēja remisija. Daudziem cilvēkiem ar indolentām limfomām un CLL nebūs nepieciešama ārstēšana pēc pirmās diagnozes. Ja jums ir indolenta limfoma, varat nogaidīt, lai sāktu ar to, un sākt aktīvu ārstēšanu tikai tad, ja limfoma/HLL sāk progresēt (augt) vai jums ir simptomi. Progresēšanu var konstatēt, veicot regulāras asins analīzes un skenēšanu, un tas var notikt, nepamanot nekādus simptomus.
Plašāka informācija par skatīšanos un gaidīšanu ir atrodama tālāk šajā lapā.
Konsultējieties ar savu ārstu-speciālistu
Ir svarīgi, lai jūs saprastu, kāpēc jums tiek veikta ārstēšana un ko sagaidīt. Ja neesat pārliecināts, vaicājiet savam ārstam, vai jums ir klusa vai agresīva limfoma un kāds ir jūsu ārstēšanas mērķis (vai nolūks).
Pagaidiet, pirms sākat ārstēšanu
Pirms ārstēšanas uzsākšanas jums būs jāveic daudz testu, lai noskaidrotu, kāds limfomas vai CLL apakštips jums ir, kāda tā stadija un pakāpe un cik labi jūs kopumā esat. Dažos gadījumos ārsts var arī ieteikt veikt jūsu asins analīžu ģenētiskos testus, kaulu smadzenes un citas biopsijas. Šie testi pārbauda, vai jums nav ģenētisku mutāciju, kas var ietekmēt to, kura ārstēšana jums būs vislabākā.
Dažkārt var paiet nedēļas, lai sasniegtu visus rezultātus, un šis laiks var būt stresa un raižu laiks. Ir ļoti svarīgi runāt par to, kā jūtaties ar kādu, kuram uzticaties. Jums var būt kāds ģimenes loceklis vai draugs, ar kuru varat runāt, taču varat arī runāt ar savu vietējo ārstu vai piezvanīt mums pa mūsu medmāsas uzticības tālruni. Noklikšķiniet uz "Sazināties ar mums” poga šī ekrāna apakšdaļā, lai iegūtu informāciju par mums.
Mūsu sociālo mediju vietnes ir arī lielisks veids, kā sazināties ar citiem cilvēkiem, kuri slimo ar limfomu vai CLL.
Apkopojiet savu komandu — jums būs nepieciešams atbalsta tīkls
Ārstēšanas laikā jums būs nepieciešams papildu atbalsts. Nepieciešamais atbalsta veids dažādiem cilvēkiem ir atšķirīgs, taču tas var ietvert:
- emocionāls vai psiholoģisks atbalsts
- palīdzēt maltīšu gatavošanā vai mājas darbos
- palīdzēt iepirkties
- pacēlāji uz tikšanos
- bērnu aprūpe
- finansu
- labs klausītājs
Ir pieejams profesionāls atbalsts. Runājiet ar savu ārstniecības komandu par jūsu vajadzībām un pajautājiet viņiem, kāds atbalsts ir pieejams jūsu reģionā. Lielākajai daļai slimnīcu ir pieejams sociālais darbinieks, ergoterapeits vai konsultāciju pakalpojumi, kas var būt lielisks atbalsts.
Jūs varat arī piezvanīt mums no Lymphoma Australia. Mēs varam sniegt informāciju par dažādu pieejamo atbalstu, kā arī atjauninātu informāciju par jūsu limfomas/CLL apakštipu un ārstēšanas iespējām.
Ja esat vecāks ar bērniem vai pusaudžiem un jums vai viņiem ir vēzis, CANTEEN piedāvā arī atbalstu jums un jūsu bērniem.
Taču mēs arī iesakām sazināties ar ģimeni un draugiem, lai informētu viņus par jūsu vajadzībām un to, ka jums var būt nepieciešama palīdzība nākotnē. Bieži vien cilvēki vēlas palīdzēt, bet nezina, kas jums nepieciešams, tāpēc godīgums jau no paša sākuma palīdz visiem.
Ir lieliska lietotne, kuru varat lejupielādēt savā tālrunī vai piekļūt internetā ar nosaukumu “Gather my crew”, kas pat palīdz koordinēt papildu atbalstu. Šīs lapas apakšā sadaļā “Citi resursi jums” esam pievienojuši saites gan uz CANTEEN, gan Gather my crew tīmekļa vietnēm.
Plašāku informāciju par praktiskiem padomiem, dzīvojot ar limfomu un ārstējot, varat atrast mūsu tīmekļa vietnēs.
Auglības saglabāšana
Limfomas ārstēšana var samazināt jūsu auglību (spēju radīt bērnus). Dažas no šīm ārstēšanas metodēm var ietvert ķīmijterapiju, dažas monoklonālas antivielas, ko sauc par "imūnās kontrolpunkta inhibitoriem", un staru terapiju jūsu iegurnim.
Šīs ārstēšanas izraisītās auglības problēmas ietver:
- Agrīna menopauze (dzīves maiņa)
- Olnīcu mazspēja (ne gluži menopauze, bet izmaiņas olšūnu kvalitātē vai skaitā)
- Samazināts spermatozoīdu skaits vai kvalitāte.
Jūsu ārstam ar jums jārunā par to, kā ārstēšana, visticamāk, ietekmēs jūsu auglību, un kādas ir pieejamas iespējas to aizsargāt. Auglību var saglabāt ar noteiktiem medikamentiem vai sasaldējot olšūnas (olas), spermu, olnīcu vai sēklinieku audus.
Ja jūsu ārstam nav bijusi šī saruna ar jums un jūs plānojat bērnus nākotnē (vai ja jūsu mazais bērns sāk ārstēšanu), jautājiet viņam, kādas iespējas ir pieejamas. Šai sarunai jānotiek pirms jūs vai jūsu bērns sākat ārstēšanu.
Ja esat jaunāks par 30 gadiem, iespējams, varēsiet saņemt atbalstu no Sony fonda, kas sniedz bezmaksas auglības saglabāšanas pakalpojumu visā Austrālijā. Ar viņiem var sazināties pa tālruni 02 9383 6230 vai viņu tīmekļa vietnē https://www.sonyfoundation.org/youcanfertility.
Lai iegūtu papildinformāciju par auglības saglabāšanu, noskatieties tālāk redzamo videoklipu ar auglības ekspertu A / Prof Keitu Sternu.
Vai jums ir jāredz zobārsts?
Ārstēšanas laikā jūs, visticamāk, nevarēsit veikt zobārstniecības darbu, jo palielinās infekcijas un asiņošanas risks. Ja jums bieži ir problēmas ar zobiem vai domājat, ka jums varētu būt nepieciešama plombēšana vai cits darbs, konsultējieties ar savu hematologu vai onkologu par labāko laiku, lai to izdarītu. Ja ir laiks, viņi var ieteikt to izdarīt pirms ārstēšanas sākuma.
Ja jums tiek veikta alogēna cilmes šūnu transplantācija, pirms lielu devu ķīmijterapijas un cilmes šūnu transplantācijas ieteicams pārbaudīt zobus.
Kā tiek noteikta jūsu ārstēšana?
Jūsu ārsts pārskatīs visus jūsu testu un skenēšanas rezultātus, pirms izlems par jums vislabākajām ārstēšanas iespējām. Papildus jūsu rezultātiem ārsts, pieņemot lēmumu par ārstēšanu, ņems vērā arī tālāk minēto:
- jūsu vispārējo veselību
- jebkuri iepriekšējie vai pašreizējie veselības stāvokļi, kas nav saistīti ar jūsu limfomu vai CLL
- kāds limfomas apakštips jums ir
- cik ātri limfoma aug – jūsu limfomas vai HLL stadija un pakāpe
- jebkuri simptomi, kas jums rodas
- jūsu vecums un
- visas jūsu personīgās izvēles, tostarp garīgās un kultūras pārliecības. Ja tie vēl nav apspriesti, pastāstiet savam ārstam par visām jūsu vēlmēm.
Daži ārsti var iesniegt jūsu informāciju daudznozaru komandai (MDT). MDT sastāv no dažādiem veselības aprūpes speciālistiem, tostarp ārstiem, medmāsām, fizioterapeitiem, ergoterapeitiem, farmaceitiem, psihologiem un citiem. Iepazīstinot ar savu gadījumu MDT sanāksmē, ārsts var pārliecināties, ka ir apmierināti visi jūsu veselības vajadzību aspekti.
Jūsu ārstēšanas plānu bieži sauc par "ārstniecības protokolu" vai "ārstēšanas shēmu". Lielākā daļa limfomas vai CLL ārstēšanas protokolu tiek plānoti ciklos. Tas nozīmē, ka jums būs ārstēšanas kārta, pēc tam pārtraukums un pēc tam vēl viena ārstēšana. Cik ciklu ir jūsu ārstēšanas protokolā, būs atkarīgs no jūsu apakštipa, vispārējās veselības, jūsu ķermeņa reakcijas uz ārstēšanu un ārstēšanas mērķa.
Jūsu ārstēšanas plāns var ietvert tādas zāles kā ķīmijterapija, monoklonālās antivielas vai mērķtiecīga terapija, bet var ietvert arī operāciju vai staru terapiju. Jūs varat arī saņemt atbalstošu ārstēšanu, lai palīdzētu jums saglabāt drošību un pārvaldīt jebkādas ārstēšanas blakusparādības.
Jums nebūs visi ārstēšanas veidi — konsultējieties ar savu ārstu par to, kāds būs jūsu ārstēšanas plāns.
Katras ārstēšanas pārskats ir aprakstīts tālāk šajā lapā. Vienkārši noklikšķiniet uz tās ārstēšanas virsraksta, par kuru vēlaties uzzināt vairāk.
Jums ir pilnīgas tiesības saņemt otru atzinumu jebkurā limfomas ceļa laikā. Neuztraucieties par sava sākotnējā ārsta aizvainošanu, jo otra atzinuma saņemšana ir izplatīta lieta, un tas ļauj uzzināt par dažādām iespējām, kas var būt pieejamas, vai var apstiprināt, ka jums jau ir piedāvāts labākais.
Ja vēlaties saņemt otru atzinumu, varat lūgt savam hematologam vai onkologam nosūtīt jums nosūtījumu pie kāda cita. Lielākajai daļai ārstu speciālistu, kuri ir pārliecināti par jums piedāvāto ārstēšanas plānu, nebūs nekādu problēmu to izveidot.
Tomēr, ja nejūtat, ka varat runāt ar savu hematologu vai onkologu, vai arī viņi ir atteikušies sūtīt jums nosūtījumu, konsultējieties ar savu ģimenes ārstu. Jūsu ģimenes ārsts varēs nosūtīt nosūtījumu pie cita speciālista, un viņam vajadzētu piekļūt jūsu ierakstiem, lai nosūtītu to jaunajam ārstam.
Otra viedokļa meklējumi ne vienmēr nozīmē ārsta maiņu. Jūs varat redzēt citu ārstu, kurš apstiprinās, ka saņemat pareizo informāciju un esat uz pareizā ceļa ar savu pašreizējo ārstu. Bet, ja izvēlaties palikt pie jaunā ārsta, tās ir arī jūsu tiesības.
Pirms sākat limfomas vai HLL ārstēšanu, ārsts-speciālists vai medmāsa apsēdīsies kopā ar jums un pastāstīs visu, kas jums jāzina. Šajā laikā ir jāņem vērā daudz informācijas, tāpēc ir ieteicams paņemt līdzi pildspalvu un papīru, lai pierakstītu svarīgus punktus. Viņi arī bieži sniegs jums rakstisku informāciju, piemēram, faktu lapas vai brošūras, kuras varat paņemt līdzi mājās.
Varat arī lejupielādēt dažus lieliskus resursus mūsu atbalsta vietnē. Noklikšķiniet šeit, lai redzētu, kas mums ir pieejams.
Ja vēlaties mācīties citā veidā vai nevēlaties runāt vai nelasīt angļu valodā, dariet savam ārstam vai medmāsai zināmu labāko veidu, kā jūs varat mācīties. Dažas iespējas var nodrošināt jums īsus videoklipus, ko skatīties, vai attēlus, kas padara informāciju vieglāk saprotamu. Ja vēlaties, varat arī pajautāt savam ārstam vai medmāsai, vai varat ierakstīt sarunu tālrunī, lai to vēlāk noklausītos.
Ja angļu valoda nav jūsu dzimtā valoda un jūs vēlētos saņemt informāciju valodā, kuru pārzināt vairāk, palūdziet viņiem noorganizēt tulku, lai palīdzētu jums iztulkot informāciju. Ieteicams to noorganizēt iepriekš, kad vien iespējams. Ja ir laiks, pirms vizītes varat piezvanīt savai klīnikai vai slimnīcai. Lūdziet viņiem rezervēt tulku jūsu tikšanās un pirmās ārstēšanas sesijas laikā.
Kad jums ir sniegta visa informācija un atbildes uz jūsu jautājumiem, jums ir jāpieņem lēmums par to, vai jums tiks veikta ārstēšana. Tā ir jūsu izvēle.
Jūsu ārsts un citi jūsu veselības aprūpes komandas locekļi var sniegt informāciju par to, kas, viņuprāt, jums ir vislabākais risinājums, taču izvēle sākt vai turpināt ārstēšanu vienmēr ir jūsu ziņā.
Ja izvēlaties ārstēties, jums būs jāparaksta piekrišanas veidlapa, kas ir oficiāls veids, kā sniegt veselības aprūpes komandai atļauju sniegt jums ārstēšanu. Jums būs jāpiekrīt katram atšķirīgajam ārstēšanas veidam atsevišķi, piemēram, ķīmijterapijai, operācijai, asins pārliešanai vai starojumam.
Varat arī atsaukt piekrišanu un izvēlēties neturpināt ārstēšanu jebkurā laikā, ja vairs neuzskatāt, ka tā ir jums labākā izvēle. Tomēr jums vajadzētu runāt ar savu veselības aprūpes komandu par ārstēšanas pārtraukšanas riskiem un to, kāds atbalsts jums ir pieejams, ja pārtraucat aktīvo ārstēšanu.
Lai piekristu ārstēšanai, jums jāapliecina, ka saprotat un piekrītat piedāvātās ārstēšanas riskiem un ieguvumiem. Jūs nevarat ārstēties, ja vien jūs, jūsu vecāks (ja esat jaunāks par 18 gadiem) vai oficiāls aprūpētājs neparakstāt piekrišanas veidlapu.
Ja angļu valoda nav jūsu dzimtā valoda un jūs vēlētos, lai pirms piekrišanas parakstīšanas jums būtu klāt tulks, lai izskaidrotu ārstēšanas riskus un ieguvumus, noteikti informējiet veselības aprūpes komandu, ka jums ir nepieciešams tulks. Ja iespējams, pirms vizītes ir ieteicams kādam piezvanīt uz slimnīcu vai klīniku, lai informētu par tulka organizēšanu.
Ārstēšanas veidi
Ir daudz dažādu limfomas un CLL veidu, tāpēc nebrīnieties, ja ārstēšana, ko saņemat, atšķiras no citiem, kam ir limfoma. Pat ja jums ir viens un tas pats limfomas apakštips, ģenētiskās mutācijas cilvēkiem var atšķirties un ietekmēt to, kāda ārstēšana jums, visticamāk, būs vispiemērotākā.
Tālāk ir sniegts pārskats par katru ārstēšanas veidu. Lai lasītu par dažādiem ārstēšanas veidiem, noklikšķiniet uz zemāk esošajiem virsrakstiem.
Ja Jums ir lēni augoša (indolenta) limfoma vai HLL, jums var nebūt nepieciešama ārstēšana. Tā vietā ārsts var izvēlēties pulksteņa un gaidīšanas pieeju.
Tomēr termins skatīties un gaidīt var būt nedaudz maldinošs. Precīzāk ir teikt “aktīva uzraudzība”, jo šajā laikā ārsts Jūs aktīvi uzraudzīs. Jūs regulāri apmeklēsiet ārstu un veiksit asins analīzes un citas skenēšanas, lai pārliecinātos, ka esat vesels un slimība nepasliktinās. Tomēr, ja jūsu slimība pasliktinās, varat sākt ārstēšanu.
Kad Watch & Wait ir labākais risinājums?
Skatieties un gaidiet, ja jums nav daudz simptomu vai riska faktoru, kuriem nepieciešama steidzama ārstēšana, tas var būt labākais risinājums.
Var būt grūti apzināties, ka jums ir vēža veids, bet jūs neko nedarāt, lai no tā atbrīvotos. Daži pacienti šo laiku pat sauc par “skaties un uztraucies”, jo var būt neērti neko nedarīt, lai ar to cīnītos. Taču skatīties un gaidīt ir lielisks veids, kā sākt. Tas nozīmē, ka limfoma aug pārāk lēni, lai nodarītu jums nekādu kaitējumu, un jūsu imūnsistēma cīnās un dara labu darbu, lai kontrolētu limfomu. Tātad patiesībā jūs jau daudz darāt, lai cīnītos pret vēzi, un darāt patiešām labu darbu. Ja jūsu imūnsistēma to kontrolē, jums šobrīd nav nepieciešama papildu palīdzība.
Kāpēc ārstēšana nav nepieciešama?
Papildu zāles, kas var likt jums justies diezgan slikti vai izraisīt ilgstošas blakusparādības, šajā brīdī nepalīdzēs. Pētījumi liecina, ka nav nekādu labumu no agrīnas ārstēšanas uzsākšanas, ja Jums ir lēni augoša limfoma vai HLL un nav traucējošu simptomu. Šis vēža veids labi nereaģēs uz pašreizējām ārstēšanas iespējām. Jūsu veselība neuzlabosies, un jūs nedzīvosit ilgāk, sākot ārstēšanu agrāk. Ja jūsu limfoma vai HLL sāk augt vairāk vai jums sāk parādīties slimības simptomi, varat sākt ārstēšanu.
Tomēr daudziem pacientiem kādreiz var būt nepieciešama aktīva ārstēšana, piemēram, tie, kas uzskaitīti tālāk šajā lapā. Pēc ārstēšanas jūs atkal varat turpināt skatīties un gaidīt. Tomēr dažiem pacientiem ar indolentām limfomām ārstēšana nekad nav nepieciešama.
Kad Watch & Wait nav labākais risinājums?
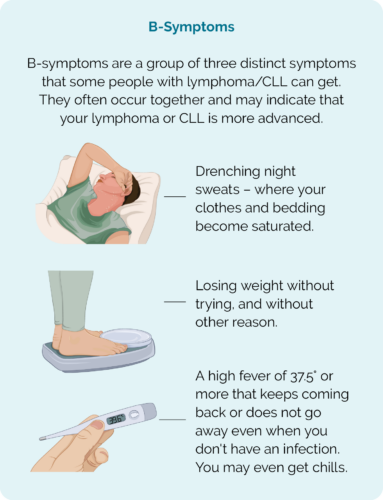
Skatīties un gaidīt ir piemēroti tikai tad, ja jums ir lēni augoša limfoma vai CLL un jums nav traucējošu simptomu. Jūsu ārsts var izvēlēties Jums piedāvāt aktīvu ārstēšanu, ja Jums rodas šādi simptomi:
- B simptomi, kas ietver svīstošu nakts svīšanu, pastāvīgu drudzi un neparedzētu svara zudumu
- Problēmas ar asins analīzēm
- Orgānu vai kaulu smadzeņu bojājumi limfomas dēļ
Kā ārsts mani pasargās, kamēr esmu režīmā “Novēro un gaidi”?
Jūsu ārsts vēlēsies jūs regulāri redzēt, lai aktīvi uzraudzītu jūsu progresu. Visticamāk, jūs tos redzēsit ik pēc 3–6 mēnešiem, taču viņi jums paziņos, vai tam ir jābūt lielākam vai mazākam.
Viņi lūgs jums veikt testus un skenēšanu, lai pārliecinātos, ka limfoma vai CLL neaug. Daži no šiem testiem var ietvert:
- asins analīzes, lai pārbaudītu jūsu vispārējo veselību
- fiziska pārbaude, lai pārbaudītu, vai jums nav pietūkuši limfmezgli vai progresēšanas pazīmes
- dzīvībai svarīgas pazīmes, tostarp asinsspiedienu, temperatūru un sirdsdarbības ātrumu
- veselības vēsture – ārsts jautās par to, kā jūtaties, un vai jums ir kādi jauni simptomi vai pasliktinās
- CT vai PET skenēšana, lai parādītu, kas notiek jūsu ķermenī.
Ja jums ir kādas bažas starp tikšanās reizēm, lūdzu, sazinieties ar savu ārstējošo medicīnas komandu slimnīcā vai klīnikā, lai tās apspriestu. Negaidiet līdz nākamajai tikšanās reizei, jo dažas problēmas var būt jānovērš agri.
Kad man jāsazinās ar savu ārstu?
Ir svarīgi atcerēties, ka nogaidīšana ir normāls veids, kā pārvaldīt indolentu limfomu un CLL. Tomēr, ja pieeja “skaties un gaidi” jums šķiet satraucoša, lūdzu, konsultējieties ar savu medicīnas komandu. Viņi varēs izskaidrot, kāpēc, viņuprāt, šis ir jums vispiemērotākais risinājums, un piedāvāt jebkādu papildu atbalstu, kas jums varētu būt nepieciešams.
Ja jums ir kādas bažas starp tikšanās reizēm vai rodas jauni vai sliktāki simptomi, lūdzu, sazinieties ar savu medicīnas komandu slimnīcā. Negaidiet līdz nākamajai tikšanās reizei, jo dažas jums radušās bažas vai simptomi, iespējams, būs jārisina savlaicīgi.
Ja Jums rodas B simptomi, sazinieties ar savu ārstējošo komandu, negaidiet nākamo tikšanos.
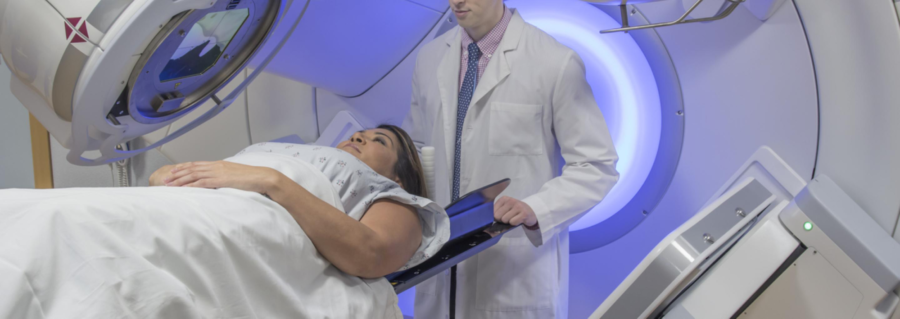
Radioterapiju var izmantot limfomas ārstēšanai vai simptomu uzlabošanai
Radioterapija izmanto augstas enerģijas rentgenstarus (radiāciju), lai iznīcinātu vēža šūnas. To var izmantot kā ārstēšanu atsevišķi vai kopā ar citām ārstēšanas metodēm, piemēram, ķīmijterapiju.
Ir dažādi iemesli, kuru dēļ ārsts var jums ieteikt staru terapiju. To var izmantot, lai ārstētu un, iespējams, izārstētu dažas agrīnas limfomas vai uzlabotu simptomus. Daži simptomi, piemēram, sāpes vai vājums, var rasties, ja limfomas audzējs kļūst pārāk liels vai rada spiedienu uz nerviem vai muguras smadzenēm. Šajā gadījumā starojums tiek veikts, lai samazinātu audzēju un mazinātu spiedienu. Tomēr tas nav paredzēts lietošanai kā ārstniecības līdzeklis.
Kā darbojas staru terapija?
Rentgenstari izraisa šūnas DNS (šūnas ģenētiskā materiāla) bojājumus, kas neļauj limfomai pašai atjaunoties. Tas izraisa šūnas nāvi. Parasti pēc staru terapijas sākšanas paiet dažas dienas vai pat nedēļas, līdz šūnas mirst. Tomēr šī ietekme var ilgt vairākus mēnešus, tāpēc pat mēnešus pēc ārstēšanas pabeigšanas vēža limfomas šūnas joprojām var tikt iznīcinātas.
Diemžēl starojums nevar noteikt atšķirību starp jūsu vēža šūnām un šūnām, kas nav vēža šūnas. Tādējādi jūs varat iegūt blakusparādības, kas ietekmē jūsu ādu un orgānus netālu no apstarošanas vietas. Mūsdienās daudzas radiācijas metodes kļūst arvien precīzākas, lai precīzāk mērķētu uz vēzi, tomēr, tā kā rentgena stariem ir jāiziet cauri ādai un citiem audiem, lai sasniegtu limfomu, visas šīs zonas joprojām var tikt ietekmētas.
Jūsu radiācijas onkologs (ārsts-speciālists, kas strādā ar starojumu) vai medmāsa varēs ar jums runāt par iespējamām blakusparādībām atkarībā no audzēja atrašanās vietas. Viņi arī varēs jums ieteikt dažus labus ādas izstrādājumus, lai pārvaldītu jebkādu ādas kairinājumu.
Staru terapijas veidi
Ir dažādi staru terapijas veidi, un tas, kas jums ir, var būt atkarīgs no tā, kur jūsu ķermenī atrodas limfoma, no tā, kur jūs ārstējat un kāpēc tiek veikta staru terapija. Daži staru terapijas veidi ir uzskaitīti zemāk.
Intensitātes modulētā staru terapija (IMRT)
IMRT ļauj ievadīt dažādas staru terapijas devas dažādām ārstējamās zonas daļām. Tas var samazināt blakusparādības, tostarp vēlīnās blakusparādības. IMRT bieži lieto, lai ārstētu vēzi, kas atrodas tuvu dzīvībai svarīgiem orgāniem un struktūrām.
Iesaistītā lauka staru terapija (IFRT)
IFRT ārstē visu limfmezglu zonu, piemēram, kakla vai cirkšņa limfmezglus.
Iesaistīto mezglu staru terapija (INRT)
INRT ārstē tikai skartos limfmezglus un nelielu robežu apkārt.
Kopējā ķermeņa apstarošana (TBI)
TBI izmanto augstas enerģijas staru terapiju visam ķermenim. To var izmantot kā daļu no ārstēšanas pirms alogēnu (donoru) cilmes šūnu transplantācijas, lai iznīcinātu jūsu kaulu smadzenes. Tas tiek darīts, lai atbrīvotu vietu jaunajām cilmes šūnām. Tā kā TBI iznīcina jūsu kaulu smadzenes, tas var ietekmēt arī jūsu imūnsistēmu, tādējādi palielinot infekciju risku.
Kopējā ādas elektronu staru terapija
Šī ir specializēta tehnika ādas limfomas (ādas limfomas) ārstēšanai. Tas izmanto elektronus, lai apstrādātu visu jūsu ādas virsmu.
Protonu staru terapija (PBT)
PBT izmanto protonus, nevis rentgena starus. Protons izmanto pozitīvi lādētu, augstas enerģijas daļiņu, lai iznīcinātu vēža šūnas. PBT starojuma stars var precīzāk mērķēt uz šūnām, tāpēc tas palīdz aizsargāt veselus audus ap audzēju.
Ko sagaidīt
Radioterapija parasti tiek veikta specializētās vēža aprūpes klīnikās. Jums būs sākotnējā plānošanas sesija, kurā staru terapeits var uzņemt fotoattēlus, CT skenēšanu un precīzi noteikt, kā ieprogrammēt starojuma iekārtu, lai tā mērķētu uz jūsu limfomu.
Jums būs arī cits speciālists, ko sauc par dozimetri, kurš plāno precīzu starojuma devu, ko saņemat ar katru ārstēšanu.
Radiācijas tetovējumi
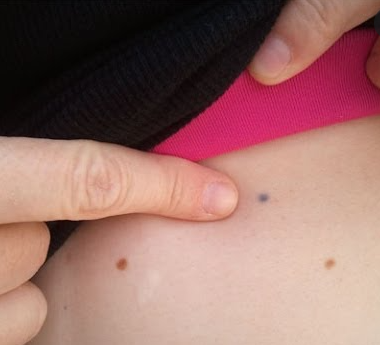 Radiācijas terapeiti iedos jums mazas adatiņas, kas uz jūsu ādas veido mazus vasaras raibumus kā tetovējumus. Tas tiek darīts, lai pārliecinātos, ka tie katru dienu pareizi novieto jūs iekārtā, lai starojums vienmēr sasniegtu jūsu limfomu, nevis citas ķermeņa daļas. Šie mazie tetovējumi ir pastāvīgi, un daži cilvēki uz tiem skatās kā uz atgādinājumu par to, ko viņi ir pārvarējuši. Citi var vēlēties tos papildināt, lai padarītu tos par kaut ko īpašu.
Radiācijas terapeiti iedos jums mazas adatiņas, kas uz jūsu ādas veido mazus vasaras raibumus kā tetovējumus. Tas tiek darīts, lai pārliecinātos, ka tie katru dienu pareizi novieto jūs iekārtā, lai starojums vienmēr sasniegtu jūsu limfomu, nevis citas ķermeņa daļas. Šie mazie tetovējumi ir pastāvīgi, un daži cilvēki uz tiem skatās kā uz atgādinājumu par to, ko viņi ir pārvarējuši. Citi var vēlēties tos papildināt, lai padarītu tos par kaut ko īpašu.
Tomēr ne visi vēlas atgādinājumu. Daži tetovējumu veikali piedāvā bezmaksas tetovējumu noņemšanu tiem, kam tie ir bijuši medicīnisku iemeslu dēļ. Vienkārši piezvaniet vai apmeklējiet vietējo tetovēšanas salonu un jautājiet.
Neatkarīgi no tā, ko izvēlaties darīt ar saviem tetovējumiem – neveiciet izmaiņas, kamēr neesat konsultējies ar savu ārstu par to, kad ir labākais laiks to pievienošanai vai noņemšanai.
Cik bieži es saņemšu staru terapiju?
Radiācijas deva ir sadalīta vairākos ārstēšanas veidos. Parasti jūs ieradīsieties radiācijas nodaļā katru dienu (no pirmdienas līdz piektdienai) 2 līdz 4 nedēļas. Tas tiek darīts, jo tas ļauj jūsu veselajām šūnām laiku atgūties starp ārstēšanu. Tas arī ļauj iznīcināt vairāk vēža šūnu.
Katra sesija parasti aizņem 10-20 minūtes. Pati apstrāde aizņem tikai 2 vai 3 minūtes. Pārējā laikā ir jāpārliecinās, ka esat pareizajā stāvoklī un rentgenstaru stari ir pareizi izlīdzināti. Iekārta ir trokšņaina, bet ārstēšanas laikā jūs neko nejutīsit.
Kādu starojuma devu es saņemšu?
Kopējo staru terapijas devu mēra vienībā, ko sauc par pelēko (Gy). Pelēks ir sadalīts atsevišķos apstrādes veidos, ko sauc par "frakcijām".
Jūsu kopējais pelēkais rādītājs un frakciju aprēķināšana būs atkarīga no jūsu audzēja apakštipa, atrašanās vietas un lieluma. Jūsu radiācijas onkologs varēs ar jums vairāk runāt par devu, ko viņš jums izrakstīs.
Radiācijas terapijas blakusparādības
Ādas izmaiņas un ārkārtējs nogurums, kas neuzlabojas ar atpūtu (nogurums), ir bieži sastopamas blakusparādības daudziem cilvēkiem, kuri saņem staru terapiju. Citas blakusparādības var būt atkarīgas no tā, kur jūsu ķermenī ir radiācija.
Radiācijas terapijas blakusparādības bieži ir saistītas ar ādas reakcijām tajā ķermeņa daļā, kurā tiek veikta ārstēšana. Nogurums ir arī bieža blakusparādība ikvienam, kas tiek ārstēts. Taču ir arī citas blakusparādības, kas ir atkarīgas no ārstēšanas vietas vai no tā, kura ķermeņa daļa tiek ārstēta ar limfomu.
Ādas reakcija
Ādas reakcija var izskatīties kā smags saules apdegums, un, lai gan tā var izraisīt nelielu pūšļu veidošanos un pastāvīgu “iedeguma līniju”, tā patiesībā nav apdegums. Tas ir dermatīta vai iekaisīgas ādas reakcijas veids, kas rodas tikai uz ādas virs ārstējamās zonas.
Ādas reakcijas dažkārt var turpināties pasliktināties apmēram 2 nedēļas pēc ārstēšanas beigām, taču tām vajadzētu uzlaboties mēneša laikā pēc ārstēšanas pabeigšanas.
Jūsu radiācijas komanda varēs runāt ar jums par labāko veidu, kā pārvaldīt šīs ādas reakcijas un kādi produkti, piemēram, mitrinātāji vai krēmi, jums būtu vispiemērotākie. Tomēr dažas lietas, kas var palīdzēt, ir šādas:
- Valkājot vaļīgas drēbes
- Izmantojot labas kvalitātes gultas veļu
- Maigs veļas pulveris veļas mašīnā – daži ir paredzēti jutīgai ādai
- Viegli nomazgājiet ādu ar "bez ziepēm" vai maigām ziepēm
- Īsas, remdenas vannas vai dušas uzņemšana
- Izvairieties no alkohola saturošiem produktiem uz ādas
- Izvairieties no ādas berzēšanas
- Saglabājiet ādu vēsu
- Atrodoties ārā, nosedziet un, ja iespējams, izvairieties no saules gaismas uz apstrādātās vietas. Atrodoties ārā, valkājiet cepuri un sauļošanās līdzekli
- Izvairieties no peldbaseiniem
Nogurums
Nogurums ir ārkārtēja noguruma sajūta pat pēc atpūtas. To var izraisīt papildu stress, kas jūsu ķermenim ir pakļauts ārstēšanas laikā un mēģinājums radīt jaunas veselas šūnas, ikdienas ārstēšana, kā arī stress, kas rodas, dzīvojot ar limfomu un tās ārstēšanu.
Nogurums var sākties drīz pēc staru terapijas sākuma un ilgt vairākas nedēļas pēc tās pabeigšanas.
Dažas lietas, kas var palīdzēt jums pārvaldīt nogurumu, var ietvert:
- Plānojiet uz priekšu, ja ir laiks, vai palūdziet mīļajiem iepriekš sagatavot maltītes, kuras jums tikai jāsasilda. Pārtika ar augstu olbaltumvielu daudzumu, piemēram, sarkanā gaļa, olas un lapu zaļie dārzeņi, var palīdzēt jūsu ķermenim veidot jaunas veselīgas šūnas.
- Ir pierādīts, ka viegla vingrošana uzlabo enerģijas līmeni un nogurumu, tāpēc aktīva uzturēšana var palīdzēt novērst enerģijas trūkumu un aizmigt.
- Klausieties savu ķermeni un atpūtieties, kad nepieciešams
- Izsekojiet savam nogurumam, ja zināt, ka noteiktā diennakts laikā tas parasti ir sliktāks, varat plānot aktivitātes.
- Ievērojiet normālu miega režīmu – pat ja jūtaties noguris, mēģiniet iet gulēt un celties parastajā laikā. Var palīdzēt papildu terapijas, tostarp relaksācijas terapija, joga, meditācija un uzmanība.
- Ja iespējams, izvairieties no stresa.
Dažos gadījumos nogurumu var izraisīt citi faktori, piemēram, zems asins skaits. Ja tas tā ir, jums var piedāvāt asins pārliešanu, lai uzlabotu asins analīzi.
Ir svarīgi informēt ārstu, ja jūs cīnās ar nogurumu.

Citas blakusparādības var ietvert:
- Matu izkrišana – bet tikai apstrādājamajā zonā
- Nelabums
- Caureja vai vēdera krampji
- Iekaisums – jūsu orgānos netālu no ārstējamās vietas
Šīs ārstēšanas veidu sadaļas apakšdaļā esošajā videoklipā ir sniegta plašāka informācija par to, ko sagaidīt ar staru ārstēšanu, tostarp par blakusparādībām.
Ķīmijterapiju (ķīmijterapiju) izmanto vēža ārstēšanai daudzus gadus. Ir dažādi ķīmijterapijas veidi, un jums var būt vairāk nekā viena veida ķīmijterapija, lai ārstētu CLL vai limfomu. Jebkādas blakusparādības, kas radīsies, būs atkarīgas no tā, kuras ķīmijterapijas zāles lietojat.
Kā darbojas ķīmijterapija?
Ķīmijterapija darbojas, tieši uzbrūkot šūnām, kas ātri aug. Tāpēc tas bieži labi darbojas agresīvu vai strauji augošu limfomu gadījumā. Tomēr tieši šī darbība pret strauji augošām šūnām dažiem cilvēkiem var izraisīt nevēlamas blakusparādības, piemēram, matu izkrišanu, čūlas mutē un sāpes (mukozīts), sliktu dūšu un caureju.
Tā kā ķīmijterapija var ietekmēt jebkuru strauji augošu šūnu un nevar atšķirt veselas šūnas no vēža limfomas šūnām – to sauc par “sistēmisku ārstēšanu”, kas nozīmē, ka ķīmijterapijas izraisītās blakusparādības var ietekmēt jebkuru ķermeņa sistēmu.
Dažādas ķīmijterapijas metodes uzbrūk limfomai dažādos augšanas posmos. Dažas ķīmijterapijas uzbrūk vēža šūnām, kas atpūšas, dažas uzbrūk tām, kas tikko aug, un dažas uzbrūk limfomas šūnām, kas ir diezgan lielas. Sniedzot ķīmijterapijas līdzekļus, kas iedarbojas uz šūnām dažādos posmos, pastāv iespēja iznīcināt vairāk limfomas šūnu un iegūt labāku rezultātu. Izmantojot dažādas ķīmijterapijas, mēs varam arī nedaudz samazināt devas, kas arī nozīmēs mazāk blakusparādību no katra medikamenta, vienlaikus nodrošinot vislabāko rezultātu.
Kā tiek ievadīta ķīmijterapija?
Ķīmisko terapiju var ievadīt dažādos veidos atkarībā no jūsu individuālā apakštipa un situācijas. Daži veidi, kā ķīmijterapija var sniegt, ir:
- Intravenozi (IV) – caur pilienu vēnā (visbiežāk).
- Iekšķīgi lietojamas tabletes, kapsulas vai šķidrums – iekšķīgi.
- Intratekāls – ievada ārsts ar adatu mugurā un šķidrumā, kas ieskauj muguras smadzenes un smadzenes.
- Subkutāni – injekcija (adata), ko ievada taukaudos zem ādas. To parasti ievada vēderā (vēdera zonā), bet var ievadīt arī augšdelmā vai kājā.
- Aktuāli – dažas ādas limfomas (ādas) var ārstēt ar ķīmijterapijas krēmu.
Kas ir ķīmijterapijas cikls?
Ķīmijterapiju veic “ciklos”, kas nozīmē, ka ķīmijterapija tiks veikta vienu vai vairākas dienas, pēc tam ir divu vai trīs nedēļu pārtraukums pirms atkārtotas ķīmijterapijas. Tas tiek darīts, jo jūsu veselajām šūnām ir nepieciešams laiks, lai atgūtu, pirms jūs saņemat papildu ārstēšanu.
Atcerieties, ka iepriekš mēs minējām, ka ķīmijterapija darbojas, uzbrūkot ātri augošām šūnām. Dažas no jūsu strauji augošajām šūnām var ietvert arī jūsu veselās asins šūnas. Tās var kļūt zemas, ja Jums tiek veikta ķīmijterapija.
Labā ziņa ir tā, ka jūsu veselās šūnas atjaunojas ātrāk nekā limfomas šūnas. Tātad pēc katras ārstēšanas kārtas vai cikla jums būs pārtraukums, kamēr jūsu ķermenis strādās, lai radītu jaunas labas šūnas. Kad šīs šūnas būs atkal līdz drošam līmenim, jums būs nākamais cikls — tas parasti ir divas vai trīs nedēļas atkarībā no jūsu protokola, tomēr, ja jūsu šūnu atjaunošanai nepieciešams ilgāks laiks, ārsts var ieteikt ilgāku pārtraukumu. Viņi var arī piedāvāt dažas atbalstošas procedūras, lai palīdzētu jūsu labām šūnām atgūties. Plašāku informāciju par atbalstošo ārstēšanu var atrast tālāk šajā lapā.
Plašāka informācija par ārstēšanas protokoliem un to blakusparādībām
Atkarībā no limfomas apakštipa varat veikt četrus, sešus vai vairāk ciklus. Kad visi šie cikli ir apkopoti, to sauc par jūsu protokolu vai režīmu. Ja zināt sava ķīmijterapijas protokola nosaukumu, varat šeit atrodiet vairāk informācijas, tostarp par gaidāmajām blakusparādībām.
Lai iegūtu papildinformāciju par ķīmijterapiju, noklikšķiniet uz pogas ārstēšanas veidu sadaļas apakšā, lai noskatītos īsu video.
Monoklonālās antivielas (MAB) pirmo reizi tika izmantotas limfomas ārstēšanai deviņdesmito gadu beigās. Tomēr pēdējos gados ir izstrādāts daudz vairāk monoklonālo antivielu. Tie var darboties tieši pret jūsu limfomu vai piesaistīt jūsu imūnās šūnas jūsu limfomas šūnām, lai uzbruktu un nogalinātu to. MAB ir viegli identificēt, jo, lietojot to vispārīgo nosaukumu (nevis to zīmola nosaukumu), tie vienmēr beidzas ar trim burtiem “mab”. MAB piemēri, ko parasti izmanto limfomas ārstēšanai, ir rituximab, obinutuzumab, pembrolizumab.
Dažus MAB, piemēram, rituksimabu un obinutuzumabu, lieto kopā ar ķīmijterapiju, lai ārstētu limfomu. Bet tos bieži izmanto arī kā a "apkope" ārstēšana. Tas ir tad, kad esat pabeidzis sākotnējo ārstēšanu un jums ir bijusi laba reakcija. Pēc tam jums joprojām būs tikai MAB apmēram divus gadus. Tas palīdz saglabāt limfomas remisiju ilgāku laiku.
Kā darbojas monoklonālās antivielas?
Monoklonālās antivielas darbojas pret limfomu tikai tad, ja uz tām ir specifiski proteīni vai imūnsistēmas kontrolpunkti. Ne visām limfomas šūnām būs šie marķieri, un dažām var būt tikai viens marķieris, savukārt citās var būt vairāk. To piemēri ir CD20, CD30 un PD-L1 vai PD-L2. Monoklonālās antivielas var cīnīties pret vēzi dažādos veidos:
Virzīt
Imunizējošs
Imūnsistēmu iesaistošie MAB darbojas, piesaistoties jūsu limfomas šūnām un piesaistot limfomai citas imūnsistēmas šūnas. Šīs imūnās šūnas pēc tam var tieši uzbrukt limfomai.
Tiešo un imūnsistēmu iesaistošo MAB, ko izmanto limfomas vai CLL ārstēšanai, piemēri rituksimabs un obinutuzumabs.
Imūnsistēmas kontrolpunkta inhibitori
Imūnsistēmas kontrolpunkta inhibitori ir jaunāka veida monoklonālās antivielas, kas ir tieši vērstas uz jūsu imūnsistēmu.
Daži vēža veidi, tostarp dažas limfomas šūnas, pielāgojas, lai uz tiem izveidotu “imūnās kontrolpunktus”. Imūnsistēmas kontrolpunkti ir veids, kā jūsu šūnas var identificēt sevi kā parastu “paššūnu”. Tas nozīmē, ka jūsu imūnsistēma redz imūnsistēmas kontrolpunktu un domā, ka limfoma ir veselīga šūna. Tātad jūsu imūnsistēma neuzbrūk limfomai, tā vietā ļaujot tai augt.
Imunitātes kontrolpunktu inhibitoru piemēri, ko izmanto limfomas ārstēšanai, ir pembrolizumab un nivolumabs.
Imūnās kontrolpunkta inhibitori pievienojas jūsu limfomas šūnas imūnās kontrolpunktam, lai jūsu imūnsistēma nevarētu redzēt kontrolpunktu. Tas ļauj jūsu imūnsistēmai atpazīt limfomu kā vēzi un sākt ar to cīnīties.
Imūnās kontrolpunkta inhibitori ir ne tikai MAB, bet arī imūnterapijas veids, jo tie darbojas, mērķējot uz jūsu imūnsistēmu.
Dažas retas imūnkontroles punktu inhibitoru blakusparādības var izraisīt pastāvīgas izmaiņas, piemēram, vairogdziedzera darbības traucējumus, 2. tipa cukura diabētu vai auglības problēmas. Tās var būt jāārstē ar citām zālēm vai ar citu speciālistu. Konsultējieties ar savu ārstu par ārstēšanas riskiem.
Citokīnu inhibitori
Citokīnu inhibitori ir ne tikai MAB, bet arī imūnterapijas veids, jo tie darbojas, mērķējot uz jūsu imūnsistēmu.
Dažas retas citokīnu inhibitoru blakusparādības var izraisīt pastāvīgas izmaiņas, piemēram, vairogdziedzera darbības traucējumus, 2. tipa cukura diabētu vai auglības problēmas. Tās var būt jāārstē ar citām zālēm vai ar citu speciālistu. Konsultējieties ar savu ārstu par ārstēšanas riskiem.
Bispecifiskas monoklonālās antivielas
Konjugēts
Vairāk informācijas
Monoklonālo antivielu (MAB) blakusparādības
- Drudzis, drebuļi vai drebuļi (trīce)
- Muskuļu sāpes
- Caureja
- Izsitumi uz ādas
- Slikta dūša un vai vemšana
- Zems asinsspiediens (hipotensija)
- Gripai līdzīgi simptomi.
Imūnterapija ir termins, ko lieto ārstēšanai, kuras mērķis ir jūsu imūnsistēma, nevis limfoma. Viņi to dara, lai kaut ko mainītu tajā, kā jūsu imūnsistēma atpazīst jūsu limfomu un cīnās ar to.
Dažādus ārstēšanas veidus var uzskatīt par imūnterapiju. Daži MAB, ko sauc par imūnsistēmas kontrolpunkta inhibitoriem vai citokīnu inhibitoriem, ir imūnterapijas veids. Taču arī citas ārstēšanas metodes, piemēram, dažas mērķtiecīgas terapijas vai CAR T-šūnu terapija, ir arī imūnterapijas veidi.
Dažas limfomas šūnas aug ar īpašu marķieri uz šūnas, kura nav jūsu veselajām šūnām. Mērķtiecīgas terapijas ir zāles, kas atpazīst tikai šo konkrēto marķieri, tāpēc tas var noteikt atšķirību starp limfomu un veselām šūnām.
Mērķtiecīgās terapijas pēc tam pievienojas limfomas šūnas marķierim un neļauj tai saņemt jebkādus signālus augšanai un izplatībai. Tā rezultātā limfoma nespēj iegūt augšanai nepieciešamās barības vielas un enerģiju, kā rezultātā limfomas šūna mirst.
Piestiprinot tikai limfomas šūnu marķieriem, mērķtiecīga ārstēšana var izvairīties no jūsu veselo šūnu bojājumiem. Tas rada mazāk blakusparādību nekā sistēmiska ārstēšana, piemēram, ķīmijterapija, kas nevar noteikt atšķirību starp limfomu un veselām šūnām.
Mērķtiecīgas terapijas blakusparādības
Tomēr jūs joprojām varat iegūt blakusparādības no mērķtiecīgas terapijas. Dažas no tām var būt līdzīgas citu pretvēža līdzekļu blakusparādībām, taču tās tiek pārvaldītas atšķirīgi. Noteikti konsultējieties ar savu ārstu vai medicīnas māsu speciālistu par to, kurām blakusparādībām pievērst uzmanību un kas jums jādara, ja tās rodas.
Mērķtiecīgas terapijas biežas blakusparādības var ietvert:
- caureja
- ķermeņa sāpes un sāpes
- asiņošana un zilumi
- infekcija
- nogurums

Daudzas mērķterapijas, dažas ķīmijterapijas un imūnterapijas tiek lietotas iekšķīgi tablešu vai kapsulu veidā. Pretvēža zāles, ko lieto iekšķīgi, bieži sauc arī par "orālo terapiju". Ir svarīgi zināt, vai jūsu perorālā terapija ir mērķterapija vai ķīmijterapija. Ja neesat pārliecināts, jautājiet savam ārstam vai medmāsai.
Blakusparādības, kurām jums jāpievērš uzmanība, un veids, kā tās pārvaldīt, būs atšķirīgas atkarībā no tā, kāda veida perorālo terapiju lietojat.
Tālāk ir norādītas dažas parastās perorālās terapijas, ko lieto limfomas ārstēšanai.
Perorālās terapijas - Ķīmijterapija
Zāļu nosaukums | Visbiežāk sastopamās blakusparādības |
Hlorambucils | Zems asins skaits Infekcija Slikta dūša un vemšana Caureja |
Ciklofosfamīds | Zems asins skaits Infekcija Slikta dūša un vemšana Apetītes zudums |
Etopozīds | Slikta dūša un vemšana Apetītes zudums Caureja Nogurums |
Orālā terapija – mērķtiecīga un imūnterapija
Zāļu nosaukums | Mērķtiecīga vai imūnterapija | Izmantotie limfomas/CLL apakštipi | Galvenās blakusparādības |
Acalabrutinibs | Mērķtiecīgs (BTK inhibitors) | galvassāpes Caureja Svara pieaugums | |
| Zanubrutinibs | Mērķtiecīgs (BTK inhibitors) | Zems asins skaits Izsitumi Caureja | |
Ibrutinibs | Mērķtiecīgs (BTK inhibitors) |
| Sirds ritma problēmas Asiņošanas problēmas Augsts asinsspiediens Infekcijas |
Idelalisibs | Mērķtiecīgs (Pl3K inhibitors) | Caureja Aknu problēmas Plaušu problēmas Infekcija | |
Lenalidomīds | imūnterapija | Dažās lietots NHL | Ādas izsitumi Nelabums Caureja |
Venetoklakss | Mērķtiecīgs (BCL2 inhibitors) | Nelabums Caureja Asiņošanas problēmas Infekcija | |
Vorinostat | Mērķtiecīgs (HDAC inhibitors) | Apetītes zudums Sausa mute Matu izkrišana Infekcijas | |
Kas ir cilmes šūna?
Lai saprastu cilmes šūnu vai kaulu smadzeņu transplantāciju, jums ir jāsaprot, kas ir cilmes šūna.
Cilmes šūnas ir ļoti nenobriedušas asins šūnas, kas attīstās jūsu kaulu smadzenēs. Tās ir īpašas, jo tām ir iespēja attīstīties par jebkurām jūsu organismam nepieciešamajām asins šūnām, tostarp:
- sarkanās asins šūnas – kas pārvadā skābekli pa ķermeni
- jebkura no jūsu baltajām asins šūnām, tostarp limfocītiem un neitrofīliem, kas pasargā jūs no slimībām un infekcijām
- trombocīti – kas palīdz asinīm sarecēt, ja jūs sasitīsit vai savainojat sevi, lai jūs nesaņemtu pārāk daudz asiņošanas vai zilumu.
Mūsu ķermenis katru dienu ražo miljardiem jaunu cilmes šūnu, jo mūsu asins šūnas nav radītas mūžīgai dzīvei. Tāpēc katru dienu mūsu ķermenis smagi strādā, lai saglabātu mūsu asins šūnu skaitu pareizajā skaitā.
Kas ir cilmes šūnu vai kaulu smadzeņu transplantācija?
Cilmes šūnu transplantācija ir procedūra, ko var izmantot, lai ārstētu limfomu vai ilgāk saglabātu remisiju, ja pastāv liela iespēja, ka limfoma atkārtosies (atgriezīsies). Jūsu ārsts var arī ieteikt cilmes šūnu transplantāciju, kad limfoma atkārtojas.
Cilmes šūnu transplantācija ir sarežģīta un invazīva procedūra, kas notiek pakāpeniski. Pacienti, kuriem tiek veikta cilmes šūnu transplantācija, vispirms tiek sagatavoti tikai ar ķīmijterapiju vai kombinācijā ar staru terapiju. Ķīmijterapijas ārstēšanu, ko izmanto cilmes šūnu transplantācijā, lieto lielākās devās nekā parasti. Ķīmijterapijas izvēle šajā posmā ir atkarīga no transplantācijas veida un nolūka. Ir trīs vietas, no kurām var savākt cilmes šūnas transplantācijai:
Kaulu smadzeņu šūnas: cilmes šūnas tiek savāktas tieši no kaulu smadzenēm un tiek sauktas par a “kaulu smadzeņu transplantācija” (BMT).
Perifērās cilmes šūnas: cilmes šūnas tiek savāktas no perifērajām asinīm, un to sauc par a “perifēro asiņu cilmes šūnu transplantācija” (PBSCT). Tas ir visizplatītākais transplantācijai izmantoto cilmes šūnu avots.
Nabassaites asinis: cilmes šūnas tiek savāktas no nabassaites pēc jaundzimušā dzimšanas. To sauc par a "nabassaites asiņu transplantācija", kur tās ir daudz retāk sastopamas nekā perifēro vai kaulu smadzeņu transplantācijas.
Plašāka informācija par cilmes šūnu transplantāciju
Plašāku informāciju par cilmes šūnu transplantāciju skatiet mūsu tīmekļa lapās.
Cilmes šūnu transplantācijas - pārskats
Autologās cilmes šūnu transplantācijas – izmantojot savas cilmes šūnas
Alogēnās cilmes šūnu transplantācijas – izmantojot kāda cita (donora) cilmes šūnas
CAR T-šūnu terapija ir jaunāka ārstēšanas metode, kas izmanto un uzlabo jūsu imūnsistēmu, lai cīnītos ar limfomu. Tas ir pieejams tikai cilvēkiem ar noteiktiem limfomas veidiem, tostarp:
- Primārā videnes B-šūnu limfoma (PMBCL)
- Recidivējoša vai ugunsizturīga difūzā lielo B šūnu limfoma (DLBCL)
- Transformētā folikulārā limfoma (FL)
- B-šūnu akūta limfoblastiskā limfoma (B-ALL) cilvēkiem, kas ir 25 gadus veci vai jaunāki
Ikviens Austrālijā, kam ir piemērots limfomas apakštips un atbilst nepieciešamajiem kritērijiem, var saņemt CAR T-šūnu terapiju. Tomēr dažiem cilvēkiem, lai piekļūtu šai ārstēšanai, var būt nepieciešams ceļot un palikt lielā pilsētā vai citā štatā. Tās izmaksas tiek segtas no ārstniecības fondiem, tāpēc jums nav jāmaksā par ceļojumu vai izmitināšanu, lai piekļūtu šai ārstēšanai. Tiek segtas arī viena aprūpētāja vai atbalsta personas izmaksas.
Lai uzzinātu informāciju par to, kā piekļūt šai ārstēšanai, lūdzu, jautājiet savam ārstam par pacientu atbalsta programmām. Jūs varat redzēt arī mūsu CAR T-šūnu terapijas vietne šeit lai iegūtu vairāk informācijas par CAR T-šūnu terapiju.
Kur tiek piedāvāta CAR T-šūnu terapija?
Austrālijā CAR T-šūnu terapija pašlaik tiek piedāvāta šādos centros:
- Rietumaustrālija – Fionas Stenlijas slimnīca.
- Jaundienvidvelsa - karaliskais princis Alfrēds.
- Jaundienvidvelsa – Vestmīdas slimnīca.
- Viktorija – Pītera Makkaluma vēža centrs.
- Viktorija – Alfrēda slimnīca.
- Kvīnslenda — Karaliskā Brisbenas un sieviešu slimnīca.
- Dienvidaustrālija — sekojiet līdzi jaunumiem.
Ir arī klīniskie pētījumi, kuros aplūkota CAR T-šūnu terapija citiem limfomas apakštipiem. Ja jūs interesē, jautājiet savam ārstam par visiem klīniskajiem pētījumiem, kuros jūs varētu piedalīties.
Lai iegūtu informāciju par CAR T-šūnu terapiju, noklikšķiniet šeit. Šī saite aizvedīs uz Kimas stāstu, kurā viņa stāsta par savu pieredzi, veicot CAR T-šūnu terapiju, lai ārstētu difūzo lielo B šūnu limfomu (DLBCL). Sniegtas arī papildu saites, lai iegūtu plašāku informāciju par CAR T-šūnu terapiju.
Varat arī sazināties ar mums Lymphoma Australia, noklikšķinot uz pogas “Sazinieties ar mums” šīs lapas apakšā.
Dažas limfomas var izraisīt infekcijas. Šajos retos gadījumos limfomu var ārstēt, ārstējot infekciju.
Dažiem limfomas veidiem, piemēram, marginālās zonas MALT limfomām, limfoma pārstāj augt un galu galā dabiski mirst, tiklīdz infekcijas ir novērstas. Tas ir bieži sastopams kuņģa MALT, ko izraisa H. pylori infekcijas, vai ne-kuņģa MALT, ja cēlonis ir infekcija acīs vai ap tām.
Operāciju var izmantot, lai pilnībā noņemtu limfomu. To var izdarīt, ja jums ir vietēja limfomas zona, kuru var viegli noņemt. Tas var būt vajadzīgs arī tad, ja Jums ir liesas limfoma, lai noņemtu visu liesu. Šo operāciju sauc par splenektomiju.
Jūsu liesa ir galvenais imūnsistēmas un limfātiskās sistēmas orgāns. Tā ir vieta, kur dzīvo daudzi jūsu limfocīti un kur jūsu B šūnas ražo antivielas, lai cīnītos ar infekciju.
Jūsu liesa arī palīdz filtrēt asinis, sadalot vecās sarkanās šūnas, lai radītu vietu jaunām veselības šūnām, un uzglabājot baltās asins šūnas un trombocītus, kas palīdz asinīm sarecēt. Ja jums nepieciešama splenektomija, ārsts ar jums pārrunās piesardzības pasākumus, kas jums var būt jāveic pēc operācijas.
Klīniskie pētījumi ir svarīgs veids, kā atrast jaunas ārstēšanas metodes vai ārstēšanas kombinācijas, lai uzlabotu rezultātus pacientiem ar limfomu vai CLL. Viņi var arī piedāvāt jums iespēju izmēģināt jaunus ārstēšanas veidus, kas iepriekš nav apstiprināti jūsu limfomas veidam.
Lai uzzinātu vairāk par klīniskajiem pētījumiem, lūdzu, apmeklējiet mūsu tīmekļa vietni vietnē Izpratne par klīniskajiem pētījumiem, noklikšķinot šeit.
Ārstēšana ir jūsu izvēle. Kad esat ieguvis visu nepieciešamo informāciju un jums ir bijusi iespēja uzdot jautājumus, jūs varat izvēlēties, kā rīkoties.
Lai gan lielākā daļa cilvēku izvēlas ārstēties, daži var izvēlēties neārstēties. Joprojām ir pieejams daudz atbalsta aprūpes, lai palīdzētu jums dzīvot labi pēc iespējas ilgāk un sakārtotu jūsu lietas.
Paliatīvās aprūpes komandas un sociālie darbinieki ir lielisks atbalsts, lai palīdzētu organizēt lietas, gatavojoties dzīves beigām vai simptomu pārvarēšanai.
Konsultējieties ar savu ārstu, lai saņemtu nosūtījumu uz šīm komandām.
Ārstēšanas blakusparādības
Lai iegūtu informāciju par specifiskām limfomas/CLL ārstēšanas blakusparādībām un to pārvaldību, lūdzu, noklikšķiniet uz tālāk esošās saites.
Sekss un seksuālā tuvība limfomas ārstēšanas laikā
 Veselīga seksuālā dzīve un seksuālā tuvība ir normāla un svarīga cilvēka būtības sastāvdaļa. Tāpēc ir svarīgi runāt par to, kā jūsu ārstēšana var ietekmēt jūsu seksualitāti.
Veselīga seksuālā dzīve un seksuālā tuvība ir normāla un svarīga cilvēka būtības sastāvdaļa. Tāpēc ir svarīgi runāt par to, kā jūsu ārstēšana var ietekmēt jūsu seksualitāti.
Daudzi no mums ir audzināti, domājot, ka nav pareizi runāt par seksu. Bet patiesībā tā ir ļoti normāla parādība, un par to runāt ir īpaši svarīgi, ja jums ir limfoma un jūs sākat ārstēšanu.
Jūsu ārsti un medmāsas ir lielisks informācijas avots, un viņi nedomās par jums savādāk un neizturēsies pret jums savādāk, ja jautāsiet viņiem par seksuālām problēmām. Jūtieties brīvi jautājiet visu, kas jums jāzina.
Varat arī piezvanīt mums uz Lymphoma Australia, vienkārši noklikšķiniet uz pogas Sazināties ar mums šīs lapas apakšā, lai iegūtu sīkāku informāciju.
Vai limfomas ārstēšanas laikā var nodarboties ar seksu?
Jā! Bet ir daži piesardzības pasākumi, kas jums jāveic.
Limfoma un tās ārstēšana var likt jums justies ļoti nogurušam un pietrūkt enerģijas. Dažos gadījumos jums pat var nebūt vēlmes nodarboties ar seksu, un tas ir labi. Ir labi, ja vēlaties tikai samīļot vai fiziski kontaktēties bez seksa, un vēlēties seksu arī ir labi. Ja izvēlaties nodarboties ar seksu, var būt noderīgi izmantot smērvielu, jo dažas procedūras var izraisīt maksts sausumu vai erektilās disfunkcijas.
Intimitātei nav jānoved pie seksa, taču tā joprojām var sniegt daudz prieka un mierinājuma. Bet, ja esat noguris un nevēlaties, lai jūs pieskaras, arī tas ir ļoti normāli. Esiet godīgs pret savu partneri par jūsu vajadzībām.
Atklāta un cieņpilna saziņa ar partneri ir ļoti svarīga, lai nodrošinātu, ka jūs abi esat drošībā un aizsargātu jūsu attiecības.
Infekcijas un asiņošanas risks
Jūsu limfoma vai tās ārstēšana var palielināt iespējamību, ka jūs saņemsiet infekciju vai viegli asiņosiet un gūsit zilumus. Tas jāņem vērā, nodarbojoties ar seksu. Šī iemesla dēļ un iespēja justies viegli nogurušam, jums var būt nepieciešams izpētīt dažādus seksa stilus un pozīcijas.
Eļļošanas lietošana var palīdzēt novērst mikroplīsumus, kas bieži rodas dzimumakta laikā, un var palīdzēt novērst infekciju un asiņošanu.
Ja Jums ir bijušas infekcijas ar seksuāli transmisīvām infekcijām, piemēram, herpes vai dzimumorgānu kondilomas, Jums var būt uzliesmojums. Ārstēšanas laikā ārsts var Jums izrakstīt pretvīrusu zāles, lai novērstu vai mazinātu slimības uzliesmojumu. Konsultējieties ar savu ārstu vai medmāsu, ja Jums agrāk ir bijusi seksuāli transmisīva infekcija.
Ja jums vai jūsu partnerim kādreiz ir bijusi seksuāli transmisīva slimība vai neesat pārliecināts, izmantojiet aizsargbarjeru, piemēram, zobu aizbāzni vai prezervatīvu ar spermicīdu, lai novērstu infekciju.

Vai mans partneris ir jāaizsargā?
Dažas pretvēža zāles var atrast visos ķermeņa šķidrumos, tostarp spermā un maksts izdalījumos. Šī iemesla dēļ ir svarīgi izmantot barjeras aizsardzību, piemēram, zobu aizsprostus vai prezervatīvus un spermicīdus. Neaizsargāts dzimumakts pirmajās 7 dienās pēc pretvēža ārstēšanas var nodarīt kaitējumu jūsu partnerim. Aizsardzība pret barjerām aizsargā jūsu partneri.
Vai ārstēšanas laikā var iestāties grūtniecība (vai iestāties kādam citam)?
Grūtniecības iestāšanās ārstēšanas laikā ietekmēs arī jūsu ārstēšanas iespējas un var aizkavēt ārstēšanu, kas nepieciešama limfomas kontrolei.
Vairāk informācijas
Lai iegūtu papildinformāciju, sazinieties ar savu ārstējošo komandu savā slimnīcā vai klīnikā vai tērzējiet ar vietējo ārstu (GP). Dažās slimnīcās ir medmāsas, kas specializējas seksualitātes izmaiņās vēža ārstēšanas laikā. Jautājiet savam ārstam vai medmāsai, vai jūs varat nosūtīt pie kāda, kurš saprot un kam ir pieredze, palīdzot pacientiem ar šīm izmaiņām.
Varat arī noklikšķināt uz tālāk esošās pogas, lai lejupielādētu mūsu faktu lapu.
Grūtniecība limfomas ārstēšanas laikā

Lai gan mēs esam runājuši par to, ka ārstēšanas laikā nav iestājusies grūtniecība vai kāda cita grūtniecība, dažiem cilvēkiem limfomas diagnoze tiek diagnosticēta pēc grūtniecības iestāšanās. Citos gadījumos grūtniecība ārstēšanas laikā var notikt kā pārsteigums.
Ir svarīgi runāt ar savu ārstniecības komandu par jūsu iespējām.
Atbalsta terapija - asins produkti, augšanas faktori, steroīdi, sāpju mazināšana, papildu un alternatīva terapija
Atbalsta ārstēšanu neizmanto limfomas ārstēšanai, bet gan uzlabo dzīves kvalitāti limfomas vai CLL ārstēšanas laikā. Lielākā daļa no tiem palīdzēs samazināt blakusparādības, uzlabot simptomus vai atbalstīt imūnsistēmu un asins skaita atjaunošanos.
Noklikšķiniet uz tālāk esošajiem virsrakstiem, lai lasītu par dažām atbalstošām ārstēšanas metodēm, kas jums var tikt piedāvātas.
Limfoma un CLL, kā arī to ārstēšana var izraisīt zemu veselīgu asins šūnu skaitu. Jūsu ķermenis bieži var pielāgoties zemākam līmenim, bet dažos gadījumos jums var rasties simptomi. Retos gadījumos šie simptomi var kļūt dzīvībai bīstami.
Asins pārliešana var palīdzēt palielināt jūsu asins skaitu, ievadot jums nepieciešamo šūnu infūziju. Tie var ietvert sarkano asins šūnu pārliešanu, trombocītu pārliešanu vai plazmas nomaiņu. Plazma ir jūsu asins šķidrā daļa, un tajā ir antivielas un citi asinsreces faktori, kas palīdz nodrošināt efektīvu asins recēšanu.
Austrālijā ir viens no drošākajiem asins krājumiem pasaulē. Donora asinis tiek pārbaudītas (salīdzinot) ar jūsu asinīm, lai pārliecinātos, ka tās ir saderīgas. Pēc tam donoru asinis pārbauda arī uz ar asinīm pārnēsātiem vīrusiem, tostarp HIV, B hepatītu, C hepatītu un cilvēka T-limfotropo vīrusu. Tas nodrošina, ka jums nav risks iegūt šos vīrusus no pārliešanas.
Sarkano asins šūnu pārliešana
 Sarkanajās asins šūnās ir īpašs proteīns, ko sauc par hemoglobīnu (hee-moh-glow-bin). Hemoglobīns ir tas, kas piešķir mūsu asinīm sarkano krāsu, un tas ir atbildīgs par skābekļa pārnešanu ap mūsu ķermeni.
Sarkanajās asins šūnās ir īpašs proteīns, ko sauc par hemoglobīnu (hee-moh-glow-bin). Hemoglobīns ir tas, kas piešķir mūsu asinīm sarkano krāsu, un tas ir atbildīgs par skābekļa pārnešanu ap mūsu ķermeni.Trombocīti
Trombocīti ir dzeltenīgi, un tos var pārliet – ievadīt vēnā, lai palielinātu trombocītu līmeni.
Intragam (IVIG)
 Intragam ir imūnglobulīnu infūzija – citādi sauktas par antivielām.
Intragam ir imūnglobulīnu infūzija – citādi sauktas par antivielām.
Jūsu B-šūnu limfocīti dabiski veido antivielas, lai cīnītos pret infekcijām un slimībām. Bet, ja jums ir limfoma, jūsu B-šūnas var nespēt ražot pietiekami daudz antivielu, lai saglabātu jūsu veselību.
Ja Jums turpinās infekcijas vai jums ir grūtības atbrīvoties no infekcijām, ārsts var ieteikt Jums intragam.
Augšanas faktori ir zāles, ko lieto, lai palīdzētu dažām jūsu asins šūnām ātrāk ataugt. To visbiežāk lieto, lai stimulētu jūsu kaulu smadzenes ražot vairāk balto asins šūnu, lai palīdzētu aizsargāt jūs no infekcijas.
Jums tie var būt kā daļa no jūsu ķīmijterapijas protokola, ja ir iespējams, ka jums būs nepieciešams papildu atbalsts, lai izveidotu jaunas šūnas. Tās var būt arī tad, ja jums tiek veikta cilmes šūnu transplantācija, lai jūsu ķermenis savāktu daudz cilmes šūnu.
Dažos gadījumos augšanas faktorus var izmantot, lai stimulētu jūsu kaulu smadzenes ražot vairāk sarkano šūnu, lai gan tas nav tik bieži sastopams cilvēkiem ar limfomu.
Augšanas faktoru veidi
Granulocītu koloniju stimulējošais faktors (G-CSF)
Granulocītu koloniju stimulējošais faktors (G-CSF) ir izplatīts augšanas faktors, ko lieto cilvēkiem ar limfomu. G-CSF ir dabisks hormons, ko ražo mūsu organisms, taču to var izgatavot arī kā zāles. Dažas G-CSF zāles darbojas īslaicīgi, bet citas ir ilgstošas. Dažādi G-CSF veidi ietver:
- Lenograstims (Granocyte®)
- Filgrastīms (Neupogen®)
- Lipegfilgrastims (Lonquex®)
- Pegilēts filgrastīms (Neulasta®)
G-CSF injekciju blakusparādības
Tā kā G-CSF stimulē kaulu smadzenes ražot baltās asins šūnas ātrāk nekā parasti, var rasties dažas blakusparādības. Dažas blakusparādības var ietvert:
- Drudzis
- Nogurums
- Matu izkrišana
- Caureja
- Reibonis
- Izsitumi
- Galvassāpes
- Kaulu sāpes.
Piezīme: Daži pacienti var ciest no stiprām kaulu sāpēm, īpaši muguras lejasdaļā. Tas notiek tāpēc, ka G-CSF injekcijas izraisa strauju neitrofilu (balto asinsķermenīšu) pieaugumu, izraisot iekaisumu jūsu kaulu smadzenēs. Kaulu smadzenes galvenokārt atrodas jūsu iegurņa (gūžas/muguras lejasdaļas) zonā, bet ir visos jūsu kaulos.
Šīs sāpes parasti norāda uz balto asins šūnu atgriešanos.
Jaunākiem cilvēkiem dažreiz ir vairāk sāpju, jo jūsu jaunībā kaulu smadzenes joprojām ir diezgan blīvas. Gados vecākiem cilvēkiem kaulu smadzenes ir mazāk blīvas, tāpēc balto šūnu augšanai ir vairāk vietas, neizraisot pietūkumu. Tas parasti izraisa mazāk sāpju, bet ne vienmēr. Lietas, kas var palīdzēt mazināt diskomfortu:
- Paracetamols
- Siltuma pack
- Loratadīns: bezrecepšu antihistamīns, kas samazina iekaisuma reakciju
- Ja iepriekšminētais nepalīdz, sazinieties ar medicīnas komandu, lai saņemtu spēcīgāku atsāpināšanu.
Retāka blakusparādība
Ļoti retos gadījumos jūsu liesa var pietūkt (palielināties), var tikt bojātas nieres.
Ja G-CSF lietošanas laikā Jums rodas kāds no šiem simptomiem, nekavējoties sazinieties ar savu ārstu, lai saņemtu padomu.
- Pilnuma vai diskomforta sajūta vēdera kreisajā pusē, tieši zem ribām
- Sāpes vēdera kreisajā pusē
- Sāpes kreisā pleca galā
- Problēmas ar urinēšanu (maziņš) vai retāk nekā parasti
- Jūsu urīna krāsa mainās uz sarkanu vai tumši brūnu krāsu
- Kāju vai pēdu pietūkums
- Apgrūtināta elpošana
eritropoetīns
Eritropoetīns (EPO) ir augšanas faktors, kas stimulē sarkano asins šūnu augšanu. To parasti neizmanto, jo sarkano asins šūnu samazināšanās parasti tiek pārvaldīta ar asins pārliešanu.
Ja medicīnisku, garīgu vai citu iemeslu dēļ nevarat veikt asins pārliešanu, jums var piedāvāt eritropoetīnu.
Steroīdi ir hormonu veids, ko mūsu ķermenis dabiski ražo. Tomēr tos var izgatavot arī laboratorijā kā zāles. Visizplatītākie steroīdu veidi, ko lieto, lai ārstētu cilvēkus ar limfomu, ir kortikosteroīdi. Tas ietver zāles prednizolona, metilprednizolons un deksamentazons. Tie atšķiras no steroīdu veidiem, ko cilvēki izmanto ķermeņa muskuļu veidošanai.
Kāpēc limfomas gadījumā lieto steroīdus?
Steroīdus lieto kopā ar ķīmijterapiju un jālieto tikai īstermiņā kā noteicis hematologs vai onkologs. Steroīdus limfomas ārstēšanā izmanto vairāku iemeslu dēļ.
Tie var ietvert:
- Pašas limfomas ārstēšana.
- Palīdzot citām ārstēšanas metodēm, piemēram, ķīmijterapijai, darboties labāk.
- Alerģisku reakciju samazināšana pret citām zālēm.
- Blakusparādību, piemēram, noguruma, sliktas dūšas un sliktas apetītes, uzlabošana.
- Samazina pietūkumu, kas var radīt problēmas. Piemēram, ja jums ir muguras smadzeņu saspiešana.
Steroīdu blakusparādības
Steroīdi var izraisīt vairākas nevēlamas blakusparādības. Vairumā gadījumu tie ir īslaicīgi un uzlabojas pāris dienas pēc to lietošanas pārtraukšanas.
Biežas blakusparādības ir šādas:
- Vēdera krampji vai izmaiņas tualetes rutīnā
- Paaugstināta apetīte un svara pieaugums
- Augstāks asinsspiediens nekā parasti
- Osteoporoze (novājināti kauli)
- Šķidruma aizture
- Paaugstināts infekcijas risks
- Garastāvokļa maiņas
- Grūtības aizmigt (bezmiegs)
- Muskuļu vājums
- Augstāks cukura līmenis asinīs (vai 2. tipa cukura diabēts). Tā rezultātā jūs varat
- slāpes sajūta
- nepieciešamība urinēt (maziņš) biežāk
- kam ir augsts glikozes līmenis asinīs
- augsts cukura līmenis urīnā
Dažos gadījumos, ja cukura līmenis asinīs kļūst pārāk augsts, jums var būt nepieciešams kādu laiku ārstēties ar insulīnu, līdz steroīdi tiek pārtraukti.
Garastāvokļa un uzvedības izmaiņas
Steroīdi var ietekmēt garastāvokli un uzvedību. Tie var izraisīt:
- trauksmes vai nemiera sajūta
- garastāvokļa svārstības (noskaņojums, kas iet uz augšu un uz leju)
- zems garastāvoklis vai depresija
- sajūta, ka vēlamies nodarīt pāri sev vai citiem.
Garastāvokļa un uzvedības izmaiņas var būt ļoti biedējošas gan personai, kas lieto steroīdus, gan viņu mīļajiem.
Ja steroīdu lietošanas laikā novērojat jebkādas izmaiņas savā vai jūsu tuvinieku garastāvoklī un uzvedībā, nekavējoties konsultējieties ar savu ārstu. Dažreiz devas maiņa vai pāreja uz citu steroīdu var būtiski ietekmēt, lai palīdzētu jums justies labāk. Pastāstiet ārstam vai medmāsai, ja ir kādas izmaiņas jūsu garastāvoklī vai uzvedībā. Ja blakusparādības rada problēmas, var būt dažas izmaiņas ārstēšanā.
Padomi steroīdu lietošanai
Lai gan mēs nevaram apturēt nevēlamās steroīdu blakusparādības, ir dažas lietas, ko varat darīt, lai samazinātu to blakusparādību negatīvo ietekmi uz jums. Tālāk ir sniegti daži padomi, kurus jūs varētu vēlēties izmēģināt.
- Paņemiet tos no rīta. Tas palīdzēs iegūt enerģiju dienas laikā un, cerams, nogurst naktī, lai jūs varētu labāk gulēt.
- Lietojiet tos kopā ar pienu vai pārtiku, lai aizsargātu kuņģi un mazinātu krampjus un sliktas dūšas sajūtu
- Nepārtrauciet pēkšņi lietot steroīdus bez ārsta ieteikuma – tas var izraisīt abstinences pārtraukšanu un būt ļoti nepatīkami. Dažas lielākas devas var būt jāpārtrauc pakāpeniski, katru dienu lietojot mazāku devu.
Kad sazināties ar savu ārstu
Dažos gadījumos jums var būt nepieciešams sazināties ar savu ārstu pirms nākamās tikšanās. Ja steroīdu lietošanas laikā notiek kaut kas no tālāk minētā, lūdzu, pēc iespējas ātrāk informējiet savu ārstu.
- šķidruma aiztures pazīmes, piemēram, elpas trūkums, apgrūtināta elpošana, pēdu vai apakšstilbu pietūkums vai strauja ķermeņa masas palielināšanās.
- izmaiņas jūsu garastāvoklī vai uzvedībā
- infekcijas pazīmes, piemēram, augsta temperatūra, klepus, pietūkums vai jebkāds iekaisums.
- ja Jums ir kādas citas blakusparādības, kas jūs traucē.
Dažas zāles mijiedarbojas ar steroīdiem, kā rezultātā viens vai abi no tiem var nedarboties tā, kā vajadzētu. Konsultējieties ar savu ārstu vai farmaceitu par visām zālēm un uztura bagātinātājiem, ko lietojat, lai viņi varētu pārliecināties, ka nevienam nebūs bīstamas mijiedarbības ar jūsu steroīdiem.
Ja Jums ir parakstīti steroīdi, konsultējieties ar savu ārstu vai farmaceitu pirms:
- Jums ir dzīvas vakcīnas (tostarp vakcīnas pret vējbakām, masalām, cūciņu un masaliņām, poliomielītu, jostas rozi, tuberkulozi)
- Augu piedevu vai bezrecepšu medikamentu lietošana
- Grūtniecība vai zīdīšana
- Ja Jums ir stāvoklis, kas ietekmē imūnsistēmu (izņemot limfomu).
Infekcijas risks
Steroīdu lietošanas laikā jums būs paaugstināts infekcijas risks. Izvairieties no cilvēkiem ar jebkāda veida infekcijas simptomiem vai slimībām.
Tas ietver cilvēkus ar vējbakām, jostas rozi, saaukstēšanās un gripas (vai COVID) simptomiem, pneumocystis jiroveci pneimoniju (PJP). Pat ja jums ir bijušas šīs infekcijas pagātnē limfomas un steroīdu lietošanas dēļ, jums joprojām būs paaugstināts risks.
Ievērojiet labu roku higiēnu un sociālo distancēšanos, atrodoties sabiedrībā.
 Jūsu limfoma vai ārstēšana var izraisīt sāpes un sāpes visā ķermenī. Dažiem cilvēkiem sāpes var būt diezgan spēcīgas, un, lai tās mazinātu, ir nepieciešams medicīnisks atbalsts. Ir pieejami daudzi dažādi sāpju mazināšanas veidi, lai palīdzētu jums pārvarēt sāpes un, ja tie tiek atbilstoši pārvaldīti nevedīs atkarībai no pretsāpju līdzekļiem.
Jūsu limfoma vai ārstēšana var izraisīt sāpes un sāpes visā ķermenī. Dažiem cilvēkiem sāpes var būt diezgan spēcīgas, un, lai tās mazinātu, ir nepieciešams medicīnisks atbalsts. Ir pieejami daudzi dažādi sāpju mazināšanas veidi, lai palīdzētu jums pārvarēt sāpes un, ja tie tiek atbilstoši pārvaldīti nevedīs atkarībai no pretsāpju līdzekļiem.
Simptomu pārvaldība ar paliatīvo aprūpi – tie nav paredzēti tikai aprūpei dzīves beigās
Ja jūsu sāpes ir grūti kontrolēt, jums var būt noderīgi redzēt paliatīvās aprūpes komandu. Daudzi cilvēki uztraucas par paliatīvās aprūpes komandas apmeklēšanu, jo viņi zina, ka viņi ir daļa no dzīves beigu aprūpes. Bet mūža beigu aprūpe ir tikai daļa no tā, ko dara paliatīvās aprūpes komanda.
Paliatīvās aprūpes komandas ir eksperti grūti ārstējamo simptomu pārvaldībā piemēram, sāpes, slikta dūša un vemšana un apetītes zudums. Viņi var arī izrakstīt lielāku pretsāpju medikamentu klāstu, nekā to spēj jūsu ārstējošais hematologs vai onkologs. Tātad, ja sāpes ietekmē jūsu dzīves kvalitāti un šķiet, ka nekas nelīdz, ir vērts lūgt savam ārstam nosūtījumu uz paliatīvo aprūpi simptomu ārstēšanai.
Papildu un alternatīvās terapijas kļūst arvien izplatītākas. Tie var ietvert:
Papildu terapijas | Alternatīvās terapijas |
masāža Akupunktūra Refleksoloģija Meditācija un uzmanība Taizemes či un cigun Mākslas terapija Mūzikas terapija Aromterapija Konsultācijas un psiholoģija | Naturopathy Vitamīnu infūzijas Homeopātija Ķīniešu augu izcelsmes zāles Detoksikācijas Ājurvēda Bio-elektromagnētika Ļoti ierobežojošas diētas (piemēram, ketogēnas, bez cukura, vegānas) |
Papildu terapija
Papildu terapijas mērķis ir darboties kopā ar tradicionālo ārstēšanu. Tas nav paredzēts, lai aizstātu ārstēšanu, ko ieteicis ārsts-speciālists. Tos neizmanto limfomas vai CLL ārstēšanai, bet gan palīdz uzlabot dzīves kvalitāti, samazinot blakusparādību smagumu vai laiku. Tie var palīdzēt mazināt stresu un trauksmi vai palīdzēt tikt galā ar papildu stresa faktoriem jūsu dzīvē, dzīvojot ar limfomu/CLL un tās ārstēšanu.
Pirms jebkādas papildu terapijas uzsākšanas konsultējieties ar savu ārstu vai medmāsu. Dažas papildu terapijas var nebūt drošas ārstēšanas laikā vai var būt jāgaida, līdz jūsu asins šūnas ir normālā līmenī. Piemēram, ja jums ir zems trombocītu skaits, masāža vai akupunktūra var palielināt asiņošanas un zilumu rašanās risku.
Alternatīvās terapijas
Alternatīvās terapijas atšķiras no papildu terapijas, jo alternatīvās terapijas mērķis ir aizstāt tradicionālās ārstēšanas metodes. Cilvēki, kuri izvēlas neveikt aktīvu ārstēšanu ar ķīmijterapiju, staru terapiju vai citu tradicionālu ārstēšanu, var izvēlēties kādu alternatīvu terapiju.
Daudzas alternatīvas terapijas nav zinātniski pārbaudītas. Ir svarīgi jautāt savam ārstam, ja apsverat alternatīvas terapijas iespējas. Viņi varēs sniegt jums informāciju par tradicionālās ārstēšanas priekšrocībām un to, kā tās ir salīdzināmas ar alternatīvām terapijām. Ja ārsts nejūtas pārliecināts runāt ar jums par alternatīvām terapijām, palūdziet, lai viņš jūs novirza pie kāda, kam ir lielāka pieredze ar alternatīvām iespējām.
Jautājumi, ko varat uzdot savam ārstam
1) Kāda jums ir pieredze ar bezmaksas un/vai alternatīvām terapijām?
2) Kāds ir jaunākais pētījums (neatkarīgi no tā, kura ārstēšana jūs interesē)?
3) Es esmu meklējis (ārstniecības veids), ko jūs varat man par to pastāstīt?
4) Vai ir kāds cits, ar kuru jūs ieteiktu runāt par šīm procedūrām?
5) Vai ir kāda mijiedarbība ar manu ārstēšanu, kas man ir jāzina?
Uzņemieties atbildību par savu ārstēšanu
Jums nav jāpieņem ārstēšana, kas jums tiek piedāvāta, un jums ir tiesības jautāt par dažādām iespējām.
Bieži vien ārsts piedāvās standarta ārstēšanu, kas ir apstiprināta jūsu limfomas veidiem. Bet dažreiz ir arī citas zāles, kas jums var būt efektīvas un kuras var nebūt iekļautas Terapeitisko preču pārvaldē (TGA) vai Farmaceitisko ieguvumu shēmā (PBS).
Noskatīties video Uzņemieties atbildību: alternatīva piekļuve medikamentiem, kas nav uzskaitīti PBS lai iegūtu vairāk informācijas.
Limfomas ārstēšanas pabeigšana var izraisīt dažādas emocijas. Jūs varat justies satraukti, atvieglots un vēlaties svinēt, vai arī jūs varat būt noraizējies un noraizējies par to, kas notiks tālāk. Ir arī diezgan normāli uztraukties par limfomas atgriešanos.
Dzīve prasīs kādu laiku, lai atgrieztos normālā stāvoklī. Jums var turpināties dažas ārstēšanas blakusparādības, vai arī jaunas var sākties tikai pēc ārstēšanas beigām. Bet tu nebūsi viens. Limfoma Austrālija ir šeit pat pēc ārstēšanas beigām. Jūs varat sazināties ar mums, šīs lapas apakšā noklikšķinot uz pogas "Sazināties ar mums".
Jūs arī turpināsiet regulāri apmeklēt savu ārstu-speciālistu. Viņi joprojām vēlēsies jūs redzēt un veikt asins analīzes un skenēšanu, lai pārliecinātos, ka esat labi. Šīs regulārās pārbaudes arī nodrošina, ka visas limfomas atgriešanās pazīmes tiek konstatētas agri.
Atgriezties normālā stāvoklī vai atrast savu jauno normālu
Daudzi cilvēki atklāj, ka pēc vēža diagnozes vai ārstēšanas mainās viņu dzīves mērķi un prioritātes. Lai uzzinātu, kas ir jūsu “jaunais normāls”, tas var aizņemt laiku un būt nomākta. Jūsu ģimenes un draugu cerības var atšķirties no jūsu cerībām. Jūs varat justies izolēts, noguris vai dažādas emocijas, kas var mainīties katru dienu.
Galvenie mērķi pēc limfomas vai CLL ārstēšanas ir atgriezties dzīvē un:
- esiet pēc iespējas aktīvāki savā darbā, ģimenē un citās dzīves lomās
- samazināt vēža un tā ārstēšanas blakusparādības un simptomus
- identificēt un pārvaldīt jebkādas novēlotas blakusparādības
- palīdzēt jums saglabāt pēc iespējas neatkarīgāku
- uzlabot savu dzīves kvalitāti un uzturēt labu garīgo veselību.
Jūs varētu interesēt arī dažādi vēža rehabilitācijas veidi. Vēža rehabilitācija var ietvert plašu pakalpojumu klāstu, piemēram:
- fizikālā terapija, sāpju mazināšana
- uztura un vingrojumu plānošana
- emocionālās, karjeras un finanšu konsultācijas.
Diemžēl dažos gadījumos ārstēšana nedarbojas tik labi, kā mēs ceram. Citos gadījumos jūs varat pieņemt izglītotu lēmumu neturpināt ārstēšanu un pavadīt savas dienas bez grūtībām ar tikšanos un ārstēšanu. Jebkurā gadījumā ir svarīgi saprast, ko sagaidīt, un būt gatavam, tuvojoties dzīves beigām.
Jums un jūsu mīļajiem ir pieejams atbalsts. Runājiet ar savu ārstniecības komandu par to, kāds atbalsts jums ir pieejams jūsu reģionā.
Dažas lietas, par kurām jūs varētu vēlēties jautāt, ir šādas:
- Ar ko man sazināties, ja man sāk parādīties simptomi vai simptomi pasliktinās un man ir nepieciešama palīdzība?
- Ar ko man sazināties, ja man ir grūti parūpēties par sevi mājās?
- Vai mans vietējais ārsts (GP) sniedz tādus pakalpojumus kā mājas vizītes vai televeselība?
- Kā nodrošināt, lai manas dzīves beigās tiktu ievērotas manas izvēles?
- Kāds mūža beigu atbalsts man ir pieejams?
Plašāku informāciju par dzīves beigu aprūpes plānošanu varat atrast, noklikšķinot uz tālāk esošajām saitēm.
Dzīves beigu aprūpes plānošana
Citi resursi jums
Lymphoma Australia's Support for you mājas lapa - ar vairāk saitēm
ĒDZINĀTNE – bērniem un pusaudžiem ar vēzi, vai tiem, kuru vecākiem ir vēzis.
Savāc manu komandu – lai palīdzētu jums un tuviniekiem saskaņot papildu palīdzību, kas jums var būt nepieciešama.
Citas lietotnes atbalsta vajadzību pārvaldībai ar ģimeni un draugiem:
eviQ limfomas ārstēšanas protokoli – ieskaitot zāles un blakusparādības.
Vēža resursi citās valodās – Viktorijas valdība